Dermatite Atopique : Différences avec Dermite Séborrhéique
Dermatite atopique ou dermite séborrhéique ? Squames, prurit, traitements : ce guide compare les deux affections pour vous aider à les distinguer.
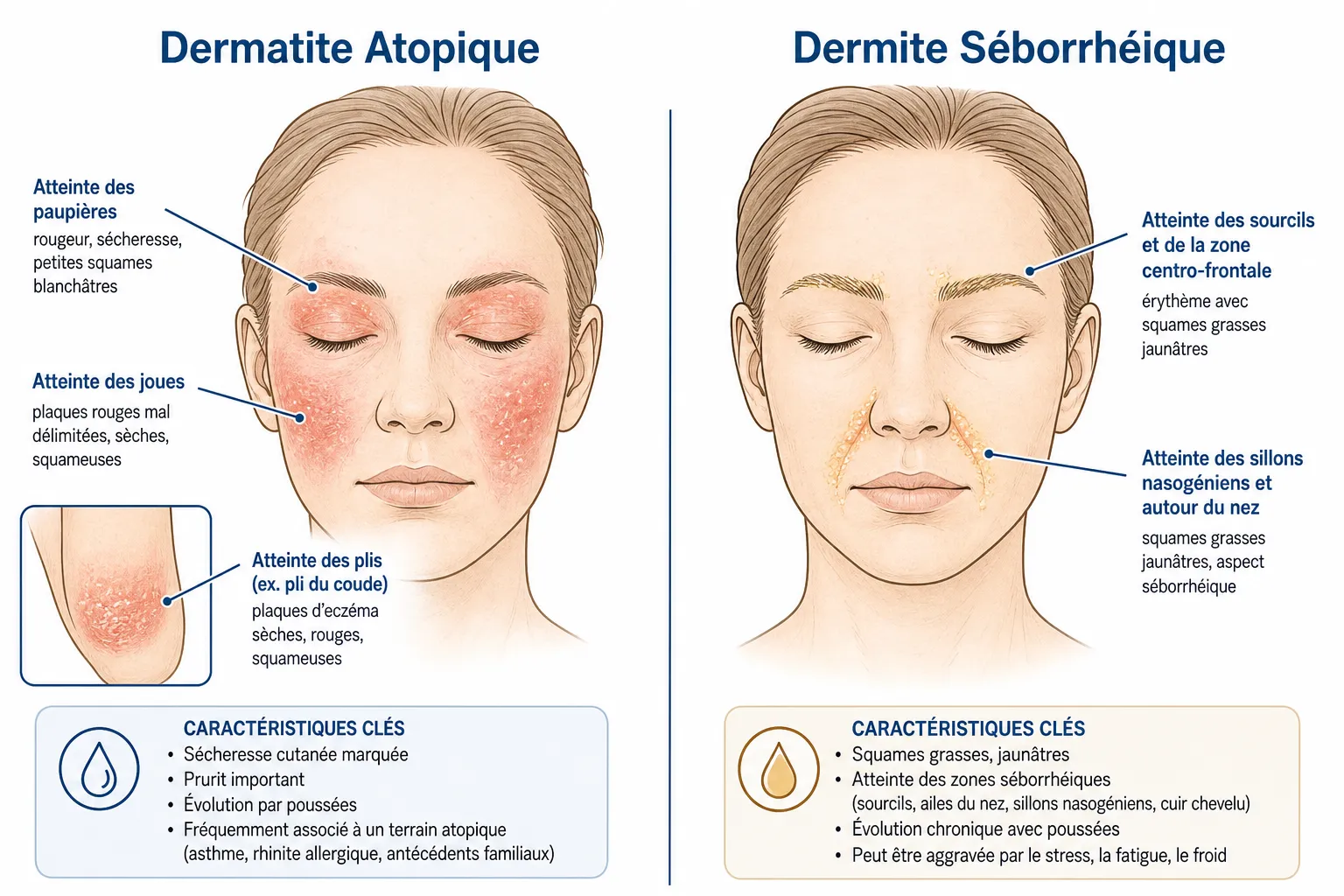
Des rougeurs sur les plis nasogéniens et les sourcils depuis plusieurs semaines — vous avez peut-être cherché “dermite séborrhéique” et croisé le terme “dermatite atopique”. Ces deux affections partagent des squames, des rougeurs et des poussées récurrentes, mais leurs mécanismes, leurs localisations de prédilection et leurs traitements diffèrent radicalement. Appliquer un antifongique sur un eczéma atopique ne produit aucun résultat ; utiliser des émollients seuls sur une DS peut aggraver les symptômes. Si vous consultez ce site parce que vous souffrez de dermite séborrhéique, ce guide vous explique ce qu’est la dermatite atopique — et comment distinguer les deux avant votre prochaine consultation dermatologique.
Qu’est-ce que la dermatite atopique ?
Définition et mécanismes
La dermatite atopique (DA) — également appelée eczéma atopique — est une dermatose inflammatoire chronique caractérisée par deux anomalies combinées : une dysfonction de la barrière cutanée et une réponse immune orientée vers le profil Th2. La peau ne retient plus suffisamment l’eau (xérose permanente), laisse passer les allergènes et les irritants, et déclenche une cascade inflammatoire cyclique.
Le rôle du gène FLG — qui code la filaggrine, protéine structurale essentielle de la couche cornée — est central : des variants de perte de fonction de FLG sont présents chez 30 à 50 % des personnes atteintes de DA modérée à sévère (Wollenberg et al., EADV 2022). La filaggrine maintient l’intégrité de la barrière cutanée en formant un réseau de filaments dans les kératinocytes ; sa perte fragilise la peau et amplifie la réactivité immunologique en exposant les couches profondes aux antigènes extérieurs.
À l’inverse, la dermite séborrhéique repose sur un mécanisme fondamentalement différent : la prolifération de la levure lipophile Malassezia dans les zones riches en sébum provoque une réaction inflammatoire localisée. Les deux affections n’ont ni le même substrat ni les mêmes cibles thérapeutiques.
Qui est concerné ?
La DA touche 10 à 20 % des enfants dans les pays industrialisés et persiste à l’âge adulte chez 2 à 3 % de la population (Simpson et al., JACI 2022). La première poussée survient avant 5 ans dans 60 % des cas. Chez les adultes de 20 à 50 ans — la tranche d’âge principale des personnes atteintes de dermite séborrhéique — la DA peut être une condition ancienne qui persiste depuis l’enfance ou, dans de rares cas, une forme à début tardif (environ 1 adulte sur 4 développe une DA pour la première fois après 18 ans).
Peau atopique : signification et terrain atopique
La peau atopique est une peau dont la barrière cutanée est structurellement fragilisée, entraînant une xérose permanente, une sensibilité accrue aux irritants et aux allergènes, et une tendance aux inflammations récurrentes. Elle se distingue de la peau séborrhéique — qui est grasse — par sa sécheresse chronique et sa réactivité immunitaire exacerbée face à des stimulus que la peau saine ignore.
Concrètement : une personne avec une peau atopique ressent des tiraillements au lavage, une sécheresse persistante même sans poussée active, et une réactivité aux textiles (laine, synthétiques grossiers), aux savons détergents et aux variations de température. Ces signes d’inconfort de fond sont distincts des poussées eczémateuses aiguës.
Le terrain atopique désigne quant à lui une prédisposition génétique à développer des réactions d’hypersensibilité de type Th2. Avoir un terrain atopique ne garantit pas de développer de l’eczéma actif — certaines personnes porteuses de variants FLG n’ont jamais de poussées cliniquement visibles. Ce qu’il implique en pratique : une vigilance vis-à-vis des irritants et une tendance à la xérose même en dehors de toute poussée.
La triade atopique
La triade atopique désigne la co-occurrence fréquente de trois affections : rhinite allergique, asthme et eczéma atopique. Ces trois conditions partagent le même substrat immunologique — hyper-réactivité Th2, production excessive d’IgE — et surviennent souvent chez la même personne ou dans la même famille. 70 % des personnes atteintes de DA ont au moins un antécédent familial d’atopie (Hanifin & Rajka, 1980).
Si vous avez à la fois une rhinite allergique saisonnière et des plaques eczématiformes sur le visage ou les membres, cette combinaison renforce fortement l’hypothèse d’une DA et doit orienter votre dermatologue dès le premier rendez-vous.
Dermatite atopique de l’adulte
Tableau clinique adulte vs enfant
La présentation clinique de la DA varie selon l’âge et la localisation. Chez le nourrisson, les joues et les fesses sont touchées avec des lésions exsudatives. Chez l’enfant, les plis des coudes et des genoux prédominent. Chez l’adulte, le tableau se modifie significativement :
- Localisations principales : plis antécubitaux (face interne des coudes), creux poplités (arrière des genoux), poignets et mains, cou, paupières et visage
- Aspect des lésions : plaques lichénifiées (épaississement et quadrillage de la peau lié au grattage chronique répété), moins exsudatives que chez l’enfant
- Prurit : intense, souvent nocturne, précédant parfois l’éruption visible — le grattage nocturne est fréquemment le premier signe que l’entourage remarque
- Peau de fond : xérose diffuse permanente, même hors poussée — la peau tire, est mate et squameuse même en période calme
Présentation sur le visage chez l’adulte
Sur le visage adulte, la DA touche préférentiellement les paupières (eczéma péri-orbital avec rougeur et squames sèches), le front, les joues et le cou. Les lésions sont érythémateuses, squameuses avec des squames sèches et fines blanchâtres — distinctes des squames grasses et jaunâtres de la DS. On observe parfois une chéilose (fissures et desquamation aux coins des lèvres) et un double pli sous-palpébral (signe de Dennie-Morgan).
La distribution est discriminante : la DA adulte du visage préfère les paupières et les joues, tandis que la DS préfère les plis nasogéniens et les sourcils. Ces deux zones se chevauchent rarement.
Pour une analyse approfondie de l’eczéma du visage comparé à la dermite séborrhéique, notre article dédié détaille les critères cliniques zone par zone.
Symptômes de la dermatite atopique
Critères diagnostiques (Hanifin & Rajka)
Les critères de Hanifin & Rajka (1980) restent la référence diagnostique internationale. Le diagnostic de DA est retenu en présence d’au moins 3 critères majeurs sur 4, et d’au moins 3 critères mineurs sur 23.
Critères majeurs (3/4 requis) :
- Prurit
- Morphologie et distribution typiques — flexures chez l’adulte (coudes, genoux), visage et zones extenseurs chez l’enfant
- Dermatite chronique ou chroniquement récidivante
- Antécédents personnels ou familiaux d’atopie (asthme, rhinite allergique, DA)
Critères mineurs (sélection cliniquement utiles) :
- Xérose cutanée diffuse
- Ichtyose ou hyperkératose palmaire
- Réactivité positive aux tests épicutanés (prick tests)
- Taux élevé d’IgE sérique
- Âge de début précoce (avant 2 ans dans 45 % des cas)
- Tendance aux infections cutanées : Staphylococcus aureus, Herpes simplex (eczéma herpétique — urgence dermatologique)
- Dermographisme blanc (peau qui blanchit au frottement au lieu de rougir)
- Signe de Dennie-Morgan (double pli sous-palpébral)
- Chéilose (fissures labiales)
Aucun examen biologique n’est indispensable au diagnostic clinique, mais un dosage des IgE totales et spécifiques peut confirmer le terrain atopique et orienter vers les allergènes déclenchants.
Évolution par poussées et rémissions
La DA évolue par poussées entrecoupées de rémissions pouvant durer des mois à des années.
Les poussées aiguës se caractérisent par une érythème intense, des vésicules (petites bulles) qui suintent puis forment des croûtes, et un prurit insupportable. Les poussées chroniques donnent davantage une peau lichénifiée, sèche et épaissie. Les facteurs déclenchants les plus documentés sont : le contact avec des acariens, le stress, les infections cutanées à Staphylococcus aureus (aggravant majeur), et les changements de température (froid + chauffage).
Dermatite atopique vs dermite séborrhéique : tableau comparatif
Malgré une apparence superficielle similaire, les deux affections s’opposent sur presque tous les critères diagnostiques pertinents.
| Critère | Dermatite atopique | Dermite séborrhéique |
|---|---|---|
| Mécanisme | Dysfonction barrière cutanée + immunité Th2 | Malassezia + sébum + inflammation |
| Zones préférentielles | Joues, paupières, plis des coudes, cou | Plis nasogéniens, sourcils, cuir chevelu, sternum |
| Aspect des squames | Sèches, fines, blanchâtres | Grasses, jaunâtres, adhérentes |
| Prurit | Intense, souvent nocturne | Modéré, variable |
| Texture de peau | Sèche, xérose permanente | Mixte à grasse |
| Triade atopique | Présente dans 70 % des cas | Non |
| Facteurs déclenchants | Acariens, stress, froid, infections | Stress, fatigue, variations saisonnières, alcool |
| Âge de début typique | Enfance (60 % avant 5 ans) | Adulte jeune (20–40 ans) |
| Antécédents familiaux d’atopie | Présents dans 70 % des cas | Rares |
| Traitement de première ligne | Émollients + corticoïdes topiques | Antifongiques topiques (kétoconazole) |
Ce qui distingue définitivement les deux affections
Deux repères sont particulièrement discriminants en pratique :
-
La distribution des lésions : des plaques sur les plis nasogéniens et les sourcils, avec pellicules et démangeaisons du cuir chevelu, orientent fortement vers une DS. Une atteinte des plis antécubitaux ou des creux poplités avec prurit nocturne intense est un signal fort de DA. Ces deux distributions se chevauchent rarement.
-
Les antécédents atopiques : rhinite allergique, asthme ou antécédents familiaux d’atopie orientent fortement vers une DA. Leur absence, combinée à une peau grasse et des squames jaunâtres dans les zones séborrhéiques, oriente vers une DS.
Pour comprendre en détail les symptômes de la dermite séborrhéique par localisation (plis nasogéniens, sourcils, cuir chevelu), notre guide complet présente chaque signe clinique.
Peuvent-elles coexister ?
Oui. Un terrain atopique documenté n’exclut pas le développement d’une dermite séborrhéique — les deux conditions sont mécanistiquement indépendantes. Dans ce cas, on observe une atteinte classique des zones séborrhéiques (plis nasogéniens, cuir chevelu) superposée à des plaques lichénifiées sur les plis des membres, atypiques pour une DS isolée.
Un dermatologue peut différencier les deux composantes et adapter le traitement en conséquence.
Il existe également le sébopsoriasis — une forme mixte de dermite séborrhéique et de psoriasis, distincte de la DA. Si vous observez des plaques épaisses avec squames argentées qui débordent sur le front ou les tempes, consultez notre article sur le diagnostic différentiel avec le psoriasis du cuir chevelu.
Traitements : pourquoi ils diffèrent
Traitements de la dermatite atopique
Les guidelines EADV 2022 (Wollenberg et al.) définissent une approche en escalier thérapeutique selon la sévérité des poussées.
Traitement de fond, quelle que soit la sévérité :
- Émollients : application quotidienne obligatoire, y compris hors poussée. Formulations sans parfum ni conservateur irritant (ex. Dexeryl, Lipikar AP+M de La Roche-Posay, CeraVe). L’objectif est de restaurer la barrière cutanée, de réduire la xérose et de diminuer la fréquence et l’intensité des poussées.
Poussées légères à modérées :
- Dermocorticoïdes topiques : de faible puissance sur le visage et les zones périoculaires (hydrocortisone 1 %, désonide) en cures courtes de 7 à 14 jours. Puissance modérée à forte sur le corps selon la localisation et la sévérité.
- Inhibiteurs de la calcineurine : tacrolimus 0,03 % (Protopic) ou pimécrolimus (Elidel). Ces molécules sont recommandées par les guidelines EADV 2022 comme alternative aux corticoïdes sur les zones sensibles du visage — en particulier autour des yeux — où les corticoïdes prolongés sont contre-indiqués.
Formes modérées à sévères :
- Dupilumab (Dupixent) : anticorps monoclonal anti-IL-4Rα, approuvé par l’EMA pour les adultes avec DA modérée à sévère réfractaire aux topiques. 37 % des patients atteignaient un score IGA 0-1 à 16 semaines dans les essais SOLO-1/SOLO-2 contre 10 % sous placebo (Simpson et al., 2016).
- Photothérapie UVB à bande étroite : option de deuxième ligne pour les formes diffuses.
Traitements de la dermite séborrhéique : rappel
La DS est traitée par antifongiques topiques — non par émollients ni par corticoïdes topiques en monothérapie. Les mécanismes de la dermite séborrhéique expliquent pourquoi : c’est la prolifération de Malassezia dans les zones riches en sébum qui déclenche l’inflammation. Un traitement émollient seul ne cible pas cette cause.
L’antifongique de référence est le kétoconazole 2 % (gel ou crème, ex. Kétoderm) : 2 à 4 semaines d’induction à raison de 2 applications par semaine, puis entretien hebdomadaire ou bimensuel selon la réponse. Le ciclopirox est une alternative bien tolérée sur le visage, proposée en crème ou en lotion.
| Traitement | Dermatite atopique | Dermite séborrhéique |
|---|---|---|
| Émollients quotidiens | Oui, indispensable | Non (peau grasse — peut nourrir Malassezia) |
| Corticoïdes topiques | Oui, sur les poussées | Cure courte uniquement sur poussées sévères |
| Antifongiques topiques | Non indiqué | Oui, traitement de fond |
| Inhibiteurs de la calcineurine | Oui (zones périoculaires, visage) | Non indiqué |
| Biothérapies (dupilumab) | Formes modérées à sévères réfractaires | Non |
Quand consulter un dermatologue ?
Consultez sans délai dans les situations suivantes :
- Les plaques ne s’améliorent pas après 3 à 4 semaines de traitement empirique bien conduit
- Vous présentez à la fois des lésions typiques de DS (plis nasogéniens, cuir chevelu) et des plaques lichénifiées sur les plis des membres — signe que les deux conditions coexistent peut-être
- Le prurit est sévère et perturbe votre sommeil de façon régulière
- Vous avez des antécédents familiaux d’atopie et un eczéma difficile à contrôler malgré les traitements
- Les lésions suintent, forment des croûtes miellées ou s’étendent rapidement — surinfection bactérienne probable nécessitant un traitement antibiotique
- Des vésicules groupées douloureuses apparaissent sur une plaque eczémateuse — urgence dermatologique (eczéma herpétique)
Un dermatologue peut réaliser une dermoscopie pour analyser les squames, ordonner un dosage des IgE totales et spécifiques pour documenter le terrain atopique, et pratiquer des patch-tests si un eczéma de contact surajouté est suspecté.
Conclusion
Dermatite atopique et dermite séborrhéique partagent leurs rougeurs et leurs poussées récurrentes, mais s’opposent sur l’essentiel : mécanisme, localisation, texture des squames et traitement. Un repère pratique avant votre consultation : des squames grasses sur les zones séborrhéiques (plis nasogéniens, sourcils, cuir chevelu) orientent vers une DS ; un prurit intense nocturne sur les paupières et les plis des coudes avec des antécédents atopiques oriente vers une DA. Dans les deux cas, la dermatose est chronique — ni l’une ni l’autre ne disparaît définitivement — mais chacune se contrôle efficacement avec un traitement ciblé et adapté.
FAQ
Quelle est la différence entre la dermatite atopique et la dermite séborrhéique ?
La DA résulte d’une dysfonction de la barrière cutanée (filaggrine déficiente) et d’une immunité Th2 ; elle touche les paupières, joues et plis des coudes avec un prurit intense. La DS est causée par Malassezia sur les zones séborrhéiques (plis nasogéniens, sourcils, cuir chevelu), avec des squames grasses jaunâtres. Traitements radicalement différents : émollients/corticoïdes pour la DA, antifongiques pour la DS.
Qu’est-ce que le terrain atopique ?
Le terrain atopique est une prédisposition génétique à développer des réactions d’hypersensibilité — rhinite allergique, asthme et/ou eczéma atopique. Il est lié à des variants génétiques qui fragilisent la barrière cutanée (gène FLG codant la filaggrine) et orientent la réponse immunitaire vers le profil Th2. Avoir un terrain atopique ne garantit pas de développer de l’eczéma actif.
Qu’est-ce que la peau atopique ?
La peau atopique est une peau dont la barrière cutanée est structurellement fragilisée, entraînant une xérose (sécheresse) permanente, une sensibilité accrue aux irritants et aux allergènes, et une tendance aux inflammations récurrentes. Elle se distingue de la peau séborrhéique — qui est grasse — par sa sécheresse chronique et sa réactivité immunitaire exacerbée.
La dermatite atopique adulte ressemble-t-elle à celle de l’enfant ?
Pas exactement. Chez l’enfant, les plaques apparaissent sur les joues et les fesses. Chez l’adulte, les lésions se concentrent sur les plis (coudes, genoux), le cou, les paupières et parfois le visage. Les formes adultes sont souvent moins exsudatives mais plus lichénifiées, avec une xérose permanente entre les poussées.
Sources médicales : Wollenberg A, et al. European guideline (EuroGuiDerm) on atopic eczema — part I and II. JEADV. 2022 · Hanifin JM, Rajka G. Diagnostic features of atopic dermatitis. Acta Derm Venereol Suppl. 1980;92:44–47 · Simpson EL, et al. Two phase 3 trials of dupilumab versus placebo in atopic dermatitis. N Engl J Med. 2016;375(24):2335–2348 · Simpson EL, et al. Global prevalence of atopic dermatitis. J Allergy Clin Immunol. 2022.
Équipe Dermite Séborrhéique
Tags
Articles connexes
Dermatite Atopique : Différences avec Dermite Séborrhéique
Dermatite atopique ou dermite séborrhéique ? Squames, prurit, traitements : ce guide compare les deux affections pour vous aider à les distinguer.
Dermite Séborrhéique vs Rosacée : Différences et Diagnostic
Rougeurs du visage : dermite séborrhéique ou rosacée ? Comparez les symptômes, zones touchées et traitements. Guide médical pour savoir les distinguer.
Eczéma du visage et Dermite Séborrhéique : les différences
Eczéma ou dermite séborrhéique ? Deux affections du visage aux symptômes proches, aux traitements distincts. Apprenez à les distinguer cliniquement.